
Für Rennradfahrer, Hürdenläufer oder Fußballer wäre es ein Traum – ein Pflaster, das größere Wunden nach einem Sturz oder dem Zusammenstoß mit einem Mitspieler in null Komma nichts heilen könnte. Solche Verletzungen können Sportlern die halbe Saison vermasseln.
Joachim Dissemond erlebt das immer wieder. Der Wundspezialist verarztet am Universitätsklinikum Essen auch Leistungssportler, die schlecht heilende, große Wunden plagen. Deren Trainer fragen ihn regelmäßig, wie sie die Verletzungen behandeln und verpflastern sollen, damit die Sportler möglichst schnell wieder trainieren können.
Doch nicht nur für Olympioniken zählt, schneller wieder am Start zu sein. Auch viele Hobbysportler würden "viel für solch ein schnell heilendes Pflaster bezahlen", glaubt der Dermatologe.
Diesem Ziel soll ein neues Spray schon ziemlich nahe kommen, an dem Dissemond zusammen mit dem Wittener Unternehmen Sangui Biotech forscht: Erfüllen sich die Hoffnungen der Entwickler, kann sich bald jeder ein mit dem Wundermittel getränktes Pflaster auf seine Wunden kleben – schon heilen sie fast doppelt so schnell.
Moderne Pflaster können aber noch viel mehr. Wissenschaftler und Pharmaunternehmen sind gerade dabei, die kleinen braunen Stoff-Klebestreifen, mit denen das Hamburger Unternehmen Beiersdorf vor inzwischen 90 Jahren weltweit für Furore sorgte, neu zu erfinden.


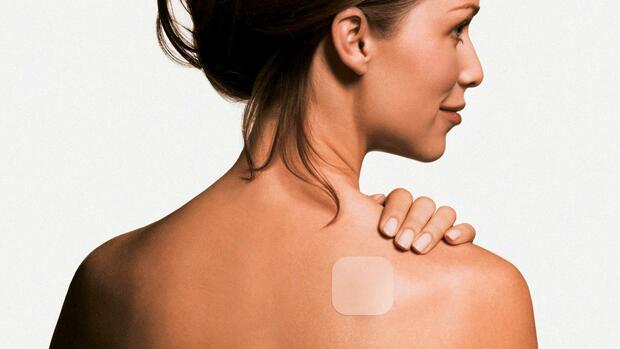


Dafür versetzen Entwickler die Klebestreifen und Wundauflagen nicht nur mit heilsamen Wirkstoffen. Sie integrieren auch hauchdünne Sensoren in die Pflaster. Damit können die neuartigen Verbände sehr viel mehr als nur Kratzer und Wunden abdecken: Sie beschleunigen die Heilung, bringen Medikamente und Impfstoffe durch die Haut in den Körper und messen zugleich, ob sie auch richtig dosiert sind.
Das schnöde Pflaster wird zum High-Tech-Werkzeug, das aktiv und intelligent in den Körper eingreift.
Genau das ist auch der Trick beim Schnellheilspray von Sangui Biotech: Es ist mit dem Blutfarbstoff Hämoglobin versetzt. Normalerweise ist der für den Transport des Sauerstoffs im Blut zuständig. Im Spray sorgt das Hämoglobin nun ganz aktiv dafür, mehr Sauerstoff in die Wunde zu bekommen und damit die Heilung zu beschleunigen.
Dieses Schnellheilelixier arbeitet Sangui nun zusammen mit dem Kosmetik- und Pflasterhersteller SanderStrothmann in der gemeinsamen Gründung Sastomed testweise auch schon in Pflaster ein. Denn Sastomed-Geschäftsführer Michael Sander ist überzeugt: "Eine Wunde kann gar nicht genug Sauerstoff bekommen."
Unter dem Namen Granulox vertreibt Sastomed das Spray seit mehreren Monaten. Allerdings ist es bisher nur für Patienten mit chronischen offenen Wunden zugelassen, die oft über Jahre nicht heilen.
Gerade für diese Menschen ist das Spray ein Segen, hatten die beiden Sangui-Gründer und Forscher Wolfgang Barnikol und Harald Pötzschke beobachtet: In 90 Prozent aller Fälle ist der schwerwiegende Sauerstoffmangel in chronischen Wunden schuld daran, dass sie sich oft Monate oder Jahre lang nicht schließen.
Beatmung für die Wunde


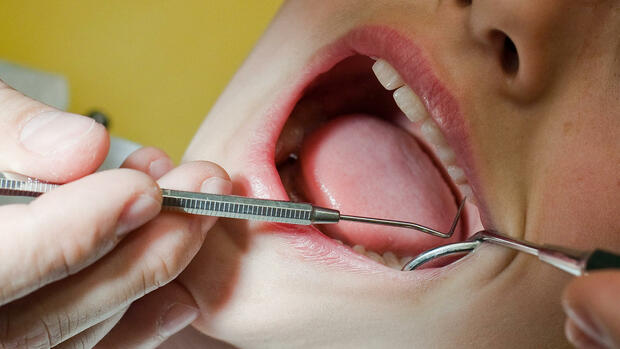



Dirk Marks kennt das Problem. Auf solch eine innovative Therapie hatte er lange vergeblich gewartet. Heute verdankt der 43-jährige Duisburger dem Schnellheilspray, dass er wieder ein normales Leben führen kann. Vor 15 Jahren musste Marks sich einer Operation unterziehen. Dabei verletzten die Chirurgen die Blutversorgung seines rechten Beins. Die Folge war, dass der Mitarbeiter eines Logistikunternehmens am Ende eines Arbeitstages kaum noch stehen konnte: "Abends war das Bein dick wie ein Elefantenfuß, und ich bekam offene Stellen", sagt er. Einige davon verheilten nicht mehr.
Bis ihn die Duisburger Wundspezialistin Zeynep Babadagi-Hardt mit dem Granulox-Spray behandelte. Heute ist das Bein verheilt, alle Wunden sind geschlossen. "Jetzt kann ich endlich mit meinen beiden Jungs ins Schwimmbad gehen", sagt Marks. All die Jahre war das nicht möglich.
Nicht nur bei Marks liefert die Granulox-Behandlung gute Ergebnisse. Nach einer Studie des Dermatologen Peter Arenberger von der Universitätshautklinik Prag schlossen sich bei 39 von 42 chronischen Patienten die Wunden komplett – eine sensationell hohe Erfolgsquote von 93 Prozent. Noch spannender: Die Behandlungszeit ließ sich im Schnitt von 110 auf 55 Tage halbieren, die Behandlungskosten um 40 Prozent senken. Der Spareffekt könnte erheblich sein: Allein in Deutschland leiden vier Millionen Menschen an offenen Wunden, weltweit sind es 37 Millionen.
Bis das Schnellheilspray in Pflasterform Hausapotheken und Sportler-Notfall-Sets erobert, könnte es noch ein bis zwei Jahre dauern. Schneller am Markt soll das Sprühpflaster des Mainzer Unternehmens Medoderm sein. Auch dieser Sprühverband greift aktiv in den Körper ein – und ist gleich in dreifacher Hinsicht hilfreich für die Wunde: Er weist Bakterien ab, wirkt blutstillend und sorgt wie Granulox für eine schnelle Wundheilung.
Der Grund: Die neue Substanz Chitosan, aus der das Sprühpflaster besteht, lockt körpereigene Wachstumsstoffe in die Wunde. Die wiederum sorgen dafür, dass sich neue Hautzellen bilden. Das Chitosan, ein Biokunststoff, gewinnen die Mitarbeiter der jungen Universitätsausgründung in ihren Laborräumen aus dem Insektenpanzer-Baustoff Chitin.
Karamell statt Pflaster
Dass dieser Kunststoff hochinteressant für die Medizinbranche ist, wissen Forscher seit Jahren. Nur haperte es bisher bei der Verarbeitung des Chitosans. Da es aus Vielfach-Zuckermolekülen besteht, karamellisiert es gerne aus, wenn es beim Pressen durch Düsen zu heiß wird. Doch Medoderm-Chef Thomas Freier meint: "Diese Probleme haben wir mit unserem Herstellungsverfahren gelöst." Das Aktivspray soll Anfang 2013 auf den Markt kommen.
Aktiv die Wundheilung zu beschleunigen – mit dieser Fähigkeit stattet auch der Weltkonzern Beiersdorf immer mehr Produkte seiner Pflastermarke Hansaplast aus. Verantwortlich dafür ist der Biologe Rainer Wolber. Der Chef der Pflasterentwicklung arbeitet im Beiersdorf-Hautforschungszentrum im Hamburger Stadtteil Lokstedt – einem der größten Zentren dieser Art.
Abschied von einem Dogma







In erster Näherung brachte Beiersdorf schon vor Jahren ein Aktivpflaster heraus: Es ist mit einer Wundheilungscreme beschichtet. Die Kunst sei laut Wolber, die Creme so in das Pflaster einzuarbeiten, "dass sie nicht an allen Seiten heraus-quatscht". Der gewünschte Effekt: Die Wunde trocknet nicht aus, sie bleibt feucht.
Das war insofern eine Revolution, weil über Jahrzehnte ein Pflaster die Wunde vor allem trocken halten sollte. Doch Wolber erklärt: "Bei der klassischen trockenen Heilung liegt die Schorfkruste wie ein Betonklotz in der Wunde, und es ist unheimlich schwer für die Zellen, darunter ihre Reparaturarbeiten zu tun."
Diese Erkenntnis hatten Forscher in den vergangenen Jahren an Kliniken und in Wundzentren gewonnen. Dort ist die sogenannte feuchte Wundheilung heute das Nonplusultra.
Nur Käufer von normalen Pflastern hatten bisher nichts davon. Wolber ist deshalb stolz, dass er die Idee übertragen konnte: "Mit unserem Pflaster mit Wundheilungs-creme haben wir erstmals die Brücke zwischen der professionellen High-Tech-Wundversorgung und dem klassischen Alltagspflaster geschlagen." Tatsächlich heilen auch ganz normale Wunden unter solchen Feuchtpflastern deutlich schneller.
Dank dieser Innovation gibt es auch endlich funktionierende Blasenpflaster, etwa die SOS Blasen-Pflaster von Beiersdorf oder die Compeed-Pflaster von der US-Konkurrenz Johnson & Johnson. In beiden Häusern haben die Entwickler das Konzept der feuchten Wundheilung auf dünne, milchig-durchsichtige Kunststoffpflaster übertragen, die selbst an aufgescheuerten Hacken haften. Hier dient die Feuchtigkeit im Pflaster gleichzeitig als Puffer und Schutz gegen erneutes Wundlaufen im Schuh. Bei Beiersdorf war es wiederum Wolbers Aufgabe, ein High-Tech-Material zu kreieren, das die Feuchtigkeit im Pflaster hält, die Wunde aber auch nicht zu nass werden lässt, sodass sie "schwimmt".
Die Medizin-Nobelpreisträger der vergangenen zehn Jahre
Den Medizin-Nobelpreis bekamen 2017 drei US-Amerikaner für Arbeiten zur Funktion und Kontrolle der Inneren Uhr. „Jeffrey Hall, Michael Rosbash und Michael Young waren in der Lage, einen Blick ins Innere unserer biologischen Uhr zu werfen und ihre Funktionsweise zu beleuchten“, hieß es von der Nobeljury. „Ihre Entdeckungen erklären, wie Pflanzen, Tiere und Menschen ihren biologischen Rhythmus so anpassen, dass er mit dem Tag-Nacht-Rhythmus der Erde übereinstimmt.“
2016 erhielt der Japaner Yoshinori Ohsumi den Medizinnobelpreis. Er hatte die lebenswichtige Müllentsorgung in Körperzellen entschlüsselt.
Die Chinesin Youyou Tu für die Entdeckung des Malaria-Wirkstoffs Artemisinin. Sie teilte sich den Preis mit dem gebürtigen Iren William C. Campbell und dem Japaner Satoshi Omura, die an der Bekämpfung weiterer Parasiten gearbeitet hatten.
Das norwegische Ehepaar May-Britt und Edvard Moser sowie John O'Keefe USA, Großbritannien - für die Entdeckung eines Navis im Hirn. Sie fanden grundlegende Strukturen unseres Orientierungssinns.
Thomas Südhof, gebürtig aus Deutschland, sowie James Rothman und Randy Schekman, USA - für die Entdeckung von wesentlichen Transportmechanismen in Zellen.
Sir John B. Gurdon, Großbritannien, und Shinya Yamanaka, Japan - für die künstliche Herstellung von Stammzellen. Ihnen ist es gelungen, erwachsene Körperzellen in ihren embryonalen Zustand zurückversetzt haben - eine Revolution in der Stammzellforschung, weil sich diese Zellen in alle Zellen des Menschen entwickeln können.
Bruce Beutler, USA, und Jules Hoffmann, Frankreich - für ihre Entdeckungen über die Aktivierung der angeborenen Immunität.
Ralph Steinman, Kanada - für seine Entdeckung der dendritischen Zellen und ihrer Rolle in der adaptiven Immunität.
Robert Edwards, Großbritannien - für seine Entwicklung der In-vitro-Fertilisation.
Elizabeth Blackburn, Carol Greider und Jack Szostak, alle USA - für die Entdeckung, wie Chromosomen durch Telomere und das Enzym Telomerase geschützt werden.
Harald zur Hausen, Deutschland - für seine Entdeckung der Auslösung des Gebärmutterhalskrebs durch humane Papillomviren.
Francoise Barre-Sinoussi und Luc Montagnier, beide Frankreich - für die Entdeckung des HI-Virus.
Viel zu viel Flüssigkeit verliert eine ganz andere Art von Wunden: Wo nach einem Unfall der Körper schwere Schnittverletzungen und Platzwunden aufweist, Finger oder ganze Gliedmaßen abgetrennt wurden, ergießt sich geradezu schwallartig das Blut aus dem Körper.
Die meisten Laienhelfer und auch viele Mediziner sind völlig damit überfordert, an der richtigen Stelle einen Druckverband anzulegen, damit das Opfer nicht verblutet. Hier brachte das junge Unternehmen Hematris Ende vorigen Jahres das knapp 90 Euro teure Pflaster Hematrix auf den Markt, das auf biochemischem Wege in die Blutstillung eingreift.
Das Geniale daran: Mit dieser Auflage kann jeder Laie Leben retten. Der Trick am zehn mal zehn Zentimeter großen Pflaster: Die flexible und schwammartige Auflage ist mit drei Substanzen imprägniert, die die Blutgerinnung in Gang bringen – Thrombin, Kalziumchlorid und Epsilon-Aminocapronsäure. Der Helfer drückt sie drei bis fünf Minuten lang fest auf die blutende Wunde – und die frei werdenden Substanzen bringen das Blut zum Verklumpen. Es bildet sich eine Schorfschicht. Nach spätestens fünf Minuten tritt kein Blut mehr aus, wie eine Studie an über 100 Personen zeigte. Anschließend können Helfer die Auflage mit einer Binde fixieren, bis die Rettungskräfte eintreffen.
Transdermale High-Tech-Pflaster







Die neuen Pflaster können aber weit mehr, als nur Blutungen zu stillen. Zunehmend entdecken Forscher die gesunde Haut auch als ideales Organ, um Wirkstoffe gleichmäßig und schonend in den Körper zu bringen. Ihr Instrument dafür sind High-Tech-Pflaster, die Medikamente abgeben.
Mit ihrer Hilfe lassen sich höchstkomplexe medizinische Probleme lösen, was eine ganz neue Welle von Innovationen auslöst – etwa Wirkstoffpflaster für alte, verwirrte Menschen, die sonst das Schlucken ihrer Pillen vergessen.
Dabei ist die Idee, bioaktive Substanzen und Medikamentenwirkstoffe in Pflaster zu mengen, nicht einmal neu. Hansaplast brachte schon 1928 sein erstes Chili-getränktes ABC-Wärmepflaster gegen Muskelverspannungen auf den Markt. Nikotinpflaster zur Rauchentwöhnung, Schmerz- und Hormonpflaster folgten.
Doch aktuell erleben die sogenannten transdermalen Pflaster einen regelrechten Entwicklungsschub. Wer diesen Trend am stärksten spürt, ist das mittelständische Unternehmen LTS Lohmann aus Andernach am Rhein, ein Spezialist in Sachen Pflastertechnologie.
Das weltweit gut 1.000 Mitarbeiter zählende Unternehmen besitzt über 5.000 Einzelpatente zur Pflasterherstellung und ist der unbestrittene Marktführer bei transdermalen Pflastern. LTS stellt in mehreren Produktionsanlagen im Auftrag von Pharmafirmen einen Großteil aller transdermalen Pflaster weltweit her – von Nikotinpflastern zur Rauchentwöhnung über Hormonpflaster zur Empfängnisverhütung bis hin zu Pflastern für Alzheimerkranke.
Das Alzheimerpflaster aus Andernach ist ein Verkaufsschlager
Das größte Werk steht in Andernach selbst. Dort werden bis zu 1,70 Meter breite Pflasterbahnen zuerst in riesigen Produktionshallen in eine Art Wirkstoffbad getaucht, dann über 56 Meter in einer Trocknungsanlage im Dach der Halle gezogen und dabei gelüftet und gefönt. Anschließend zerscheiden Maschinen die Bahnen in Pflastergröße und verpacken sie.
Gerade das Alzheimerpflaster aus Andernach ist ein Verkaufsschlager: Es bringt Exelon, ein Medikament gegen diese extreme Form des Vergessens, direkt über die Haut in den Körper. Vor allem bei alten Menschen, denen die Erinnerung entgleitet, ist das hilfreich: So kann die Pille nicht auf dem Nachttisch vergessen werden oder unter dem Bett liegen bleiben, wenn sie versehentlich dort hinkullerte.
Novartis, der Hersteller des Wirkstoffs Exelon, verdient glänzend mit dem Produkt. Im dritten Quartal 2012 hat das Pflaster einen Anteil von 90 Prozent am weltweiten Exelon-Umsatz von 255 Millionen Dollar erobert. Tendenz weiter steigend.
Keines der heilsamen Pflaster aus Andernach wird bisher allerdings unter LTS-Logo verkauft, sondern unter den Namen der beauftragenden Pharmaunternehmen. Das soll sich nun ändern: Seit Wolfgang Hartwig Anfang des Jahres das Ruder bei LTS übernahm, geht das Unternehmen in die Offensive. Der Manager will bei Pharmaunternehmen dafür werben, Wirkstoffe nicht länger zwanghaft in Pillen zu pressen, sondern schon zu Beginn der Entwicklung über ein Hautpflaster nachzudenken.
Dafür gibt es aus Hartwigs Sicht gute Gründe: "Man braucht viel weniger Wirkstoff, weil die Medikamente durch die Haut direkt in den Organismus gelangen." Denn wenn ein Patient ein Arzneimittel schluckt, landet es über die Pfortader zuerst in der Entgiftungszentrale des Körpers – der Leber. Die baut 80 bis 90 Prozent des Medikaments gleich wieder ab, bevor es im Körper wirksam werden kann.
Anruf vom Pflaster







Wenn aber mit einem Zehntel des Wirkstoffs dieselbe heilsame Wirkung erzielt werden kann, macht das Therapien preiswerter – und es schont Patienten und auch Umwelt. Die leidet mehr und mehr unter Medikamentenrückständen im Wasser.
Außerdem lässt sich über die Haut eine ganz gleichmäßige Wirkstoffgabe erzielen, "wie eine Tropf-Infusion", sagt Hartwig. Das führt dazu, dass ein Patient nicht nachts vor Schmerzen wach wird und eine neue Schmerztablette schlucken muss, um den Medikamentenspiegel wieder auf ein wirksames Maß anzuheben.
Für manche Therapien sind Pflaster auch die Rettung. Das Parkinson-Medikament Neupro des belgischen Pharmaherstellers UCB ist so ein Fall. Es ist der erste Pharmawirkstoff, der ausschließlich in Pflasterform vertrieben wird. Der Grund: Die Leber baut das an sich hochwirksame Medikament so gründlich und schnell ab, dass auf dem Weg über Mund und Magen nichts mehr im Körper ankommt. "Zum Glück hatte jemand bei UCB die Idee mit dem Pflaster", sagt Hartwig: "Ohne die Pflasterapplikation wäre die Substanz wie so viele andere im Mülleimer der Pharmaforschung gelandet."
Hartwig, der jahrelang die globale Pharmaforschung und -entwicklung des Leverkusener Chemiekonzerns Bayer leitete, weiß, dass das heute noch die Ausnahme ist. Pharmakologen würden einfach viel zu selten daran denken, dass Wirkstoffe sich auch auf die Haut kleben lassen.
Das macht die Wirkstoffgabe aber nicht nur einfacher, besser und preiswerter, es bietet auch ganz neue Möglichkeiten. So arbeiten die Forscher in Andernach auch daran, die Hautpflaster noch aktiver zu machen – und damit auch intelligenter.
Tatsächlich haben heutige Medikamentenpflaster nicht mehr das Geringste mit den Ursprungsmodellen zu tun. Das waren im Wesentlichen Wirkstoffe, die, in eine Art Teebeutel verpackt, auf die Haut geklebt wurden. Heute stecken die Substanzen dagegen in High-Tech-Kunststoffen, die ganz fein dosiert Wirkstoffe abgeben.
Doch längst nicht jedes Wirkstoffmolekül bewegt sich von allein und ohne technische Hilfe durch die Haut, das wissen auch die Forscher in Andernach.
Eine ganz neue Herausforderung stellen sehr große Moleküle wie Antikörper gegen Krebs oder Impfstoffe dar. Sie müssen mithilfe von kleinen Strom- oder Laserpulsen durch die Haut bugsiert werden. Diese Pflaster müssen dann auch eine super-dünne Batterie mit sich tragen.
Solch ein System der neuesten Generation entwickelt LTS gerade für das US-Unternehmen Nupathe aus der Nähe von Philadelphia für Migränekranke. Sie sind besonders abhängig davon, dass eine ständig gleichbleibende Menge ihres Migräne-Medikaments im Körper vorhanden ist. Nur so kann der Wirkstoff die Anfälle von stechenden Kopfschmerzen und Übelkeit unterdrücken und verhindern.
Der Clou wäre jetzt noch, wenn solche Pflaster auch Signale empfangen und speichern könnten, etwa ob der Patient genügend Wirkstoff im Körper hat.
Tatsächlich hat das kalifornische Unternehmen Proteus Digital Health solch einen Datenempfänger in Pflasterform im Sommer auf den Markt gebracht: Die Patienten müssen nur noch einen Minisensor schlucken, der den Wirkstoffspiegel im Körper misst und die Ergebnisse dem Pflaster meldet. So kann etwa der Arzt kontrollieren, ob sein Patienten gut eingestellt ist und die richtige Dosis des Mittels schluckt.
Auch für die Kranken wird das Leben viel einfacher: Haben sie einmal die Pille vergessen, simst ihnen ihr intelligentes Digital-Pflaster eine Erinnerung aufs Handy.





















